中新网重庆新闻4月28日电 题:重医附属儿童医院新生儿科:挑战救治“极限” 为生命最早一刻护航
中新网记者 贾楠
重度支气管肺发育不良、坏死性小肠结肠炎穿孔、心力衰竭……胎龄25周+1天,体重仅有550克的壮壮(化名)曾经历一场接一场的生命“极限”挑战,每一关都可能致命。
在重庆医科大学附属儿童医院(以下简称重医附属儿童医院)新生儿科重症监护室,一场融合顶尖技术、多学科智慧与极致温情的生命保卫战悄然打响。从急诊手术到连续性血液净化,从超声精准导航到床旁动脉导管结扎,医护人员历经数十个日夜的坚守,将这个脆弱如蝉翼的生命,从死亡边缘温柔而有力地托举回来。
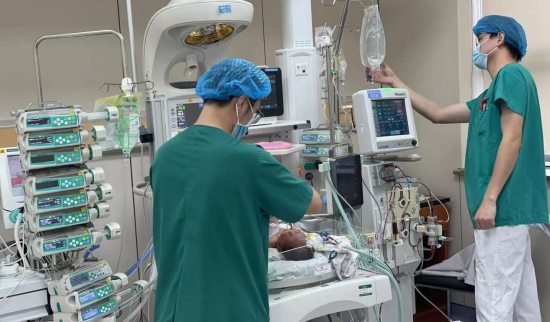
壮壮的故事并非个例。“十四五”期间,重医附属儿童医院新生儿科作为国家临床重点专科,将极早产儿救治成功率提升至国际先进水平,并在人才培养、区域辐射、科研创新方面结出累累硕果。站在“十五五”的新起点,团队将目光投向更艰巨的技术攻坚与更广阔的健康疆域。
新生儿的救治,是一场在极限尺度上与时间的赛跑。这里的每一个决策,都是以毫克为计量单位的药物与营养输入;每一次操作,都在毫米级的血管与组织间进行。挑战这些极限,需要的不只是勇气,更是一整套环环相扣、攻克世界性难题的高精尖技术体系。
“保生存”只是第一步,如今在新生儿的救治中,科室早已迈向“优预后”。以全球医学界关注的早产儿救治难题――重症支气管肺发育不良(BPD)为例,这些孩子的肺宛如未成熟的“丝瓜瓤”,无法有效进行气体交换,可能长期甚至终身依赖呼吸机和氧气。为此,科室建立起全国领先的重症BPD多学科综合诊疗与慢病管理体系。
高精尖技术的突破与应用,根植于扎实的学科建设与前瞻的人才布局。新生儿科通过清晰的亚专业规划以及人才培养体系建设,打造了一支既能各自精深、又能协同作战的精英团队,将这些技术的火种播撒得更远。
根据学科发展实际,科室系统性规划呼吸、神经、心血管等亚专业方向,并根据每位医生的学术兴趣与临床特长,制定个性化的培养路径。这种“因材施教”的培养策略,助力每位医生都有自己的“王牌”,共同汇聚成学科发展的强劲动能。
在遥远的巴布亚新几内亚,面对“无核心药物可用、无救治先例”的困境,第15批援巴新中国医疗队员、重医附属儿童医院新生儿科主治医师程晨首次在当地启用高频振荡通气联合肺复张技术,成功救治一名新生儿呼吸窘迫综合征合(NRDS)并气胸的危重早产儿,并系统培训当地医护。从第12批援外医疗队员,重医附属儿童医院新生儿科副主任医师刘振球组装启用当地首台新生儿呼吸机到第15批援外医疗队员程晨进一步拓展高频通气等多项核心技术,来自重医附属儿童医院新生儿科的中国医生以智慧和担当填补了当地新生儿救治领域的一项项技术空白。
在这支团队里,科研的起点与终点,始终牢牢锚定在病床旁。一条从临床发现疑问,到实验室探寻机理,最终将成果回馈患儿、影响世界的创新链条,正高效运转。
2025年,科室主任史源教授团队联合全国20余家医疗中心在国际顶级医学期刊《The BMJ》(《英国医学杂志》,影响因子42.7)刊登了重磅研究。这项全国多中心试验证明,对于患有呼吸窘迫综合征的极早产儿,将无创高频振荡通气(NHFOV)作为首选无创呼吸支持方式,能够显著减少早期有创通气的需求,且不增加并发症风险。该成果有望为更新国内外新生儿呼吸支持指南提供关键依据,具有重要的临床推广价值。
这项研究旨在有效解决临床困惑:欧洲RDS指南推荐经鼻持续气道正压通气(NCPAP)作为此类患儿初始无创呼吸支持的首选方式,但其失败率高达约40%,到底有没有更优方案?此次这项中国临床实践的高质量研究,为改写国际指南提供了强有力的“中国证据”,也是史源教授团队承担的国家“十四五”重点研发计划的一项亮眼产出。
令人欣喜的科研成果得益于医院“学科登峰计划”与科室的激励机制:目前科室获重庆市科技成果二等奖4次,三等奖7次。发表论文400余篇,其中SCI 100余篇,单篇影响因子最高达26.8。参编著作及教材40余部,获国家发明专利1项,国家实用新型专利20余项,培养博士后5名、博士研究生20多名、硕士研究生120多名。2025年,该科室的史源、贺雨更是入选2025年度“全球前2%顶尖科学家榜单”。
“十五五”期间,科室将向更艰难的领域进军:一是继续下探救治极限,向救治25周以下、处于真正“生命边缘”的超早产儿发起攻关;二是聚焦重症BPD、严重脑损伤等影响远期生存质量的核心并发症,致力于不仅让孩子“活下来”,更要“活得好”;三是持续深化5G远程、人工智能在新生儿领域的应用,通过数字化和智能化随访系统,持续提升基层诊疗的同质化水平,建立更完善的患儿远期健康管理网络,让关怀从医院延伸至家庭;四是持续深化人文关怀,向家长开放NICU,鼓励袋鼠式护理,让孩子在爱与安全感中茁壮成长。(完)